С патологоанатомической точки зрения к опухолям спинного мозга относятся новообразования, исходящие из его вещества. С клинической точки зрения в эту группу включают и первичные и метастатические опухоли, исходящие из мягких тканей и локализующиеся в эпи- и субдуральном пространстве. От опухолей спинного мозга следует отличать первичные или метастатические опухоли позвонка, врастающие в позвоночный канал, сдавливающие мозг и его корешки, а также расположенные в пределах позвоночного канала гранулемы, сдавливающие спинной мозг или его корешки. Соотношение опухолей спинного мозга и опухолей головного мозга выражается примерно 1:6.
Опухоли спинного мозга делятся на интрамедуллярные, возникающие в веществе спинного мозга, и экстрамедуллярные, развивающиеся из образований, окружающих спинной мозг (корешки, сосуды, оболочки, эпидуральная клетчатка).
В свою очередь экстрамедуллярные опухоли делятся на субдуральные (расположенные под твердой мозговой оболочкой) и эпидуральные (расположенные над этой оболочкой). Среди первичных опухолей спинного мозга преобладают экстрамедуллярные; из них субдуральные встречаются примерно в 2 1/2 раза чаще эпидуральных.
Большинство экстрамедуллярных опухолей составляют менингиомы и невриномы, а из интрамедуллярных опухолей чаще встречаются эпендимомы и значительно реже - другие глиомы (астроцитомы). Реже наблюдаются ангиомы и гемангиомы, саркомы и гранулемы, хордомы.
Из экстрамедуллярных опухолей спинного мозга наиболее часто встречаются менингиомы, которые, как правило, располагаются субдурально. Менингиомы относятся к опухолям оболочечно-сосудистого ряда, исходят из мозговых оболочек или их сосудов и чаще всего плотно фиксированы к твердой мозговой оболочке.
Среди экстрамедуллярных опухолей спинного мозга невриномы занимают второе место после менингиом, составляя примерно 40%. Невриномы, развивающиеся из шванновских элементов корешков спинного мозга, представляют собой плотной консистенции опухоли, обычно овальной формы, окруженные тонкой и блестящей капсулой. В ткани неврином часто обнаруживаются регрессивные изменения с распадом и образованием кист различной величины.
Дооперационный диагноз опухоли, расположенной в шейном отделе спинного мозга, основывается на:1) выявлении симптомов компрессии спинного мозга; 2) наличии блока ликворных путей при проведении миелографии, данных МРТ и редко эрозии прилегающих костных образований.
Диагностика опухоли, расположенной в грудном отделе спинного мозга, основывается на: клинической картине раздражения корешка или компрессии спинного мозга, исследовании ликвора и миелографии. Эрозия прилегающих костных образований почти не встречается.
Неврологическая картина опухолей спинного мозга складывается из прогрессивно развивающегося синдрома поперечного поражения спинного мозга или корешков конского хвоста, механической блокады субарахноидального пространства и очаговых симптомов, особенности которых зависят от локализации опухоли и ее характера.
При эксрамедуллярных доброкачественных опухолях синдром прогрессирующего частичного или полного поперечного поражения спинного мозга является следствием его сдавления опухолью, истончения и атрофии спинного мозга, оттеснения его с образованием дефекта.
Клиническая картина эксрамедуллярных опухолей складывается из трех синдромов: корешкового, синдрома половинного поражения спинного мозга, синдрома полного поперечного поражения спинного мозга. Исключение составляет клиническая картина поражения конского хвоста спинного мозга (симптомы множественного поражения корешков спинного мозга с уровня L 7).
Для экстрамедуллярных опухолей характерны раннее возникновение корешковых болей, объективно выявляемые расстройства чувствительности только в зоне пораженных корешков, снижение или исчезновение сухожильных, периостальных и кожных рефлексов, дуги которых проходят через пораженные корешки, локальные парезы с атрофией мышц соответственно поражению корешка. По мере сдавления спинного мозга присоединяются проводниковые боли и парестезии с объективными расстройствами чувствительности. У некоторых животных наблюдается самопогрызание.
При расположении опухоли на латеральной, кранеолатеральной и дорсолатеральной поверхностях спинного мозга в случае преимущественного сдавления его половины в определении стадии развития заболевания нередко удается выявить классическую форму или элементы синдрома Броун - Секара. С течением времени проявляется симптоматика сдавления всего поперечника мозга и этот синдром сменяется парапарезом или параплегией. Снижение силы в конечностях и объективные расстройства чувствительности обычно вначале проявляются в дистальных отделах тела и затем поднимаются вверх до уровня пораженного сегмента спинного мозга.
Для интрамедуллярных опухолей характерно появление вначале нарушений чувствительности диссоциированного характера, к которым в дальнейшем по мере сдавления мозга присоединяются проводниковые расстройства чувствительности. Характерны также постепенное распространение проводниковых нарушений спереди назад, выраженность и распространенность мышечных атрофии при наиболее часто встречающемся поражении шейного и пояснично-крестцового отделов мозга, позднее развитие блокады субарахноидального пространства. С течением времени проявляется симптоматика сдавления всего поперечника мозга.
Метастатические опухоли располагаются, как правило, экстрадурально. При метастазах рака в позвоночник или спинномозговой канал при любой локализации поражения проводниковая симптоматика часто проявляется вначале вялыми (а не спастическими) парапарезами и параплегиями, что связано с быстротой развития сдавления мозга и токсическими влияниями на него. В дальнейшем появляются элементы спастики.
Клинические явления, наблюдающиеся при метастатических опухолях позвоночника, обусловлены не только непосредственной компрессией корешков и спинного мозга опухолью, а являются следствием также токсических воздействий опухоли на спинной мозг, сдавлением опухолью артерий, с развитием сосудистых нарушений в спинном мозге, ишемического характера. В этих случаях может отмечаться несоответствие между уровнем расстройства чувствительности и локализацией опухоли.
Ламинэктомия - основная операция при экстрамедуллярной опухоли спинного мозга, с последующим радикальным её удалением.
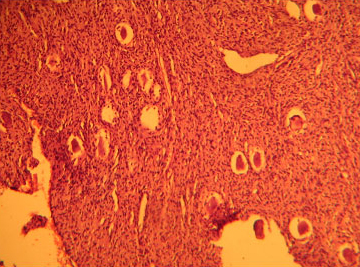
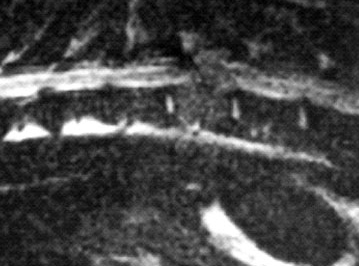
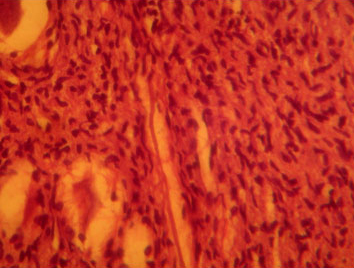 Ганглиоглиома у собаки породы мопс.
Ганглиоглиома у собаки породы мопс.
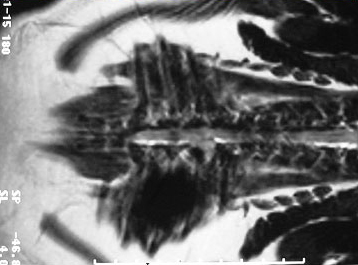 Микроскопическое изучение спинного мозга показало, что структурные изменения, наступающие в нем даже при выраженном сдавлении экстрамедуллярной опухолью, обратимы. В стадии половинного сдавления спинного мозга с клиническими проявлениями синдрома Броун - Секара морфологические изменения в спинном мозге сводятся лишь к обратимым функционально-динамическим нарушениям кровообращения, а изменения в проводящих путях - к легкому уменьшению миелина по периферии вентральных и боковых столбов. При дальнейшем сдавленнн поперечника спинного мозга, в стадии полного паралича, возникают более заметные структурные изменения. Интрамедуллярная опухоль длительное время только сдавливает и истончает окружающее белое вещество, не вызывая его разрушения. При этих опухолях очень важно уточнение ее характера, расположения, степени сдавления спинного мозга и блокады субарахноидального пространства. Если при экстрамедуллярных доброкачественных опухолях удаление их показано во всех стадиях заболевания, как только установлен диагноз, то при интрамедуллярных опухолях, не выходящих за пределы спинного мозга, операция показана только в стадии резко выраженных нарушений функций спинного мозга. Объясняется это тем, что успех такого вмешательства достигается в относительно редких случаях, а показания к декомпрессии возникают только при развитии частичного или полного ликворного блока.
Микроскопическое изучение спинного мозга показало, что структурные изменения, наступающие в нем даже при выраженном сдавлении экстрамедуллярной опухолью, обратимы. В стадии половинного сдавления спинного мозга с клиническими проявлениями синдрома Броун - Секара морфологические изменения в спинном мозге сводятся лишь к обратимым функционально-динамическим нарушениям кровообращения, а изменения в проводящих путях - к легкому уменьшению миелина по периферии вентральных и боковых столбов. При дальнейшем сдавленнн поперечника спинного мозга, в стадии полного паралича, возникают более заметные структурные изменения. Интрамедуллярная опухоль длительное время только сдавливает и истончает окружающее белое вещество, не вызывая его разрушения. При этих опухолях очень важно уточнение ее характера, расположения, степени сдавления спинного мозга и блокады субарахноидального пространства. Если при экстрамедуллярных доброкачественных опухолях удаление их показано во всех стадиях заболевания, как только установлен диагноз, то при интрамедуллярных опухолях, не выходящих за пределы спинного мозга, операция показана только в стадии резко выраженных нарушений функций спинного мозга. Объясняется это тем, что успех такого вмешательства достигается в относительно редких случаях, а показания к декомпрессии возникают только при развитии частичного или полного ликворного блока.
При интрамедуллярной опухоли спинного мозга в выборе тактики хирургического вмешательства важную роль играет дооперационное состояние пациента. В случае относительной сохранности функций спинного мозга предпочтение отдается декомпрессии, а при картине почти поперечного миелита - попытке удаления опухоли , если это возможно.
Результаты хирургического лечения опухолей спинного мозга зависят прежде всего от их гистологической структуры, локализации, радикальности операции и ее техники.
Среди опухолей позвоночника, которые могут вызвать компрессию спинного мозга и его корешков, различают первичные и метастатические опухоли. К первичным опухолям относятся: доброкачественные (гигантоклеточные опухоли, костные кисты, гемангиомы, остеомы, хондромы, миеломы) и злокачественные (остеосаркомы, хондросаркомы). Среди вторичных злокачественных опухолей позвоночника первое место по частоте занимают метастазы рака молочной железы у собак.
Заподозрить опухоль позвоночника можно на основании появления местной болезненности, а также симптомов сдавления спинного мозга и его корешков. Уточняют характер опухоли с помощью рентгенологического исследования, а в ряде случаев - аспирационной биопсии.
Оперативные вмешательства при опухолях позвоночника, вызывающих сдавление спинного мозга, ставят целью: 1) декомпрессию спинного мозга и его корешков; 2) удаление опухоли; 3) ликвидацию болей.
Декомпрессия спинного мозга достигается вскрытием позвоночного канала (ламинэктомия). Если доброкачественная опухоль поражает только дорсальную полудугу позвонка и при ламинэктомии удаляют все пораженные опухолью ткани, достаточная декомпрессия достигается и без вскрытия твердой мозговой оболочки. Однако у большинства пациентов опухоль поражает тело позвонка, распространяясь нередко и на латеральную часть его дуги, вызывая компрессию спинного мозга вентрально и латерально. В этих случаях удаления дорсального полукольца позвонка при ламинэктомии оказывается недостаточно, и возникают показания к более радикальной операции.
При метастатических опухолях, вызывающих сдавление спинного мозга, полное или частичное удаление опухолевого очага для ликвидации этого сдавления показано в тех случаях, когда спинальная симптоматика является доминирующей в клинической картине. Экстрадуральные метастатические или первично злокачественные опухоли, прорастающие позвоночный канал, почти никогда не проникают в твердую мозговую оболочку. В этих случаях следует проводить декомпрессию спинного мозга.
При интрамедуллярных опухолях этот синдром обусловлен сдавлением изнутри макроскопически утолщенного мозга, нередко с прорастанием мозговой ткани опухолевыми элементами. Если давление опухоли на нервные клетки и волокна возрастает, в них вначале возникают функционально-динамические нарушения с блокадой проведения импульсов, а затем необратимые микроструктурные изменения с отеком и дегенерацией нервных клеток и волокон в нисходящих и восходящих системах.
При метастазах остеосаркомы и других опухолей возможно развитие патологических переломов тел позвонков. Патологические переломы являются наиболее частым осложнением опухолевого поражения позвоночника. Патологическими считаются переломы, произошедшие под воздействием незначительной травмирующей силы или даже физиологических нагрузок на кость, измененную каким-нибудь предшествующим заболеванием [Ревел П.А. 1993.]. В структуре причин, приводящих к развитию слабости костной ткани, опухоли занимают ведущее место.
Механизм взаимодействия неопластической ткани и кости представляет собой сложный многоэтапный процесс. Опухоль оказывает механическое давление на костные трабекулы, приводя к их ишемии и резорбции. При этом сначала поражается губчатая, а впоследствии и кортикальная кость [ Риггз Б.Л. 2000]. Растущая неопластическая ткань продуцирует большое число различных факторов, активирующих остеокласты (в том числе интерлейкина (ИЛ)-1, макрофагального колониестимулирующего фактора и ИЛ-6, напрямую или опосредованно способствующих резорбции кости) или изменяющих гормональный фон организма животного с развитием распространенного остеопороза [Ревел П.А. 1993. Риггз Б.Л. 2000, Asdourian P.L 1997].
В ответ на опухолевую инвазию в костной ткани происходит активация репаративных процессов, причем считается, что их активность обратно пропорциональна биологическому потенциалу опухоли. Быстро растущие агрессивные опухоли ассоциируются с минимальной репаративной реакцией костной ткани и рентгенологически характеризуются как литические. Менее агрессивные образования, сопровождающиеся активизацией процессов восстановления структуры кости, рентгенологически проявляются как бластические.
Изменение активности новообразования на протяжении периода роста характеризуется смешанным типом репаративной регенерации кости. В этих случаях рентгенологическая картина может быть представлена бластическим и литическим процессами одновременно, как в очагах разных локализаций (например, при множественном метастатическом поражении), так и в пределах одного очага. В ходе гистологических исследований качественных различий в реакции костной ткани при литическом и бластическом процессах не обнаружено, выявлены только количественные различия, отражающие интенсивность восстановительных процессов [Milch R.A.– 1956]. Поскольку риск патологического перелома кости весьма высок при литических опухолях, можно полагать, что вероятность их развития определяется типом ответа костной ткани на опухолевую инвазию [Asdourian P.L. 1997].
Среди основных факторов риска возникновения патологического перелома указывают размер опухоли. Так, опухоль, поражающая 50% тела позвонка, приводит к выраженному смещению силовых линий в радиальном направлении, изменению (повышению) внутрикостного давления, и, следовательно, слабости самой кости, в то время как размеры литической опухоли, не превышающие 25% тела позвонка, существенно не влияют на его прочность [Asdourian P.L. 1997].
Патологические переломы являются грозным и нередко фатальным осложнением опухолевого поражения. Продолжительность развития неопластического процесса, высокие прочностные характеристики кости и анатомо-биомеханические особенности обуславливают длительную компенсацию опорно-двигательной системы на фоне развития заболевания. Это является причиной того, что патологический перелом с функциональными нарушениями позвоночника является чуть ли не первым признаком патологии, выходит на передний план клинических проявлений заболевания и требует существенной коррекции терапии онкологического процесса. И часто продолжение противоопухолевого лечения становится невозможным. Например, при патологических переломах позвоночника тяжелые неврологические осложнения в виде плегии. Проблема оказания помощи пациентам состоит в том, что при выборе тактики лечения необходимо учитывать множество таких факторов, как вид опухоли, ее локализацию, распространенность процесса, возраст и соматическое состояние животного, проводимую до возникновения перелома терапию. В зависимости от этого хирургическое лечение может носить радикальный или паллиативный характер. Следует помнить, что сами по себе оперативные вмешательства представляют серьезное испытание для пациента, сопровождаются риском интра- и послеоперационных осложнений. Поэтому при выборе методики хирургического лечения больного животного необходимо решить несколько первоочередных вопросов: возможно ли радикальное удаление опухоли, сможет ли операция существенно улучшить качество его жизни, не приведет ли вмешательство к декомпенсации онкологического заболевания и какой объем операции перенесет пациент.
Изучение клинико-рентгенологических особенностей опухолевого поражения позвоночника показывает, что характер распространения процесса в позвонке в основном зависит от вида опухоли и резистентности тканей позвоночника. Первоначально страдает губчатая кость тела позвонка. Межпозвонковый диск никогда не вовлекается в неопластический процесс. Прогрессирование синдрома поперечного поражения мозга продолжается на протяжении от нескольких недель до нескольких месяцев, выражаясь двигательными, чувствительными, трофическими нарушениями.
В целом характер распространения процесса и компенсаторные возможности позвоночного столба определяет длительный латентный период заболевания и его позднюю диагностику у всех пациентов [Gelb D.E.,1997].
По мере роста опухоли и сдавления спинного мозга постепенно развивается частичная или полная блокада субарахноидального пространства с прекращением свободной ликвороциркуляции на уровне блокады. В случае развития блокады в ликворе возникает белково-клеточная диссоциация, заключающаяся в повышенном количестве белка при нормальном цитозе. В большинстве случаев при субдуральной локализации опухоли увеличение белка обычно более значительное, чем при эпидуральной. Примерно в 1/3 случаев полной блокады обнаруживается также ксантохромия, т. е. окрашивание ликвора в желтоватый или желтовато-бурый цвет вследствие гемолиза эритроцитов из вен опухоли или сдавленных вен спинного мозга. При развитии вблизи опухоли реактивного арахноидита в ликворе появляется небольшой плеоцитоз, что чаще наблюдается при субдурально расположенных злокачественных опухолях.
Несмотря на высокую информативность современных лучевых и нелучевых методов диагностики, в подавляющем большинстве случаев они не позволяют не только определить вид опухолей, но и с высокой степенью вероятности отнести их к той или иной группе патологии (доброкачественным, первично-злокачественным или MTS). Для проведения дифференцированного лечения онкологических пациентов на современном этапе требуется гистологическая верификация процесса. По этой причине ведущая роль в исследовании принадлежит морфологической оценке результатов биопсии или операционного материала. Несмотря на то, что информативность биопсии, по данным исследователей, составляет около 75 - 80,6%, предпочтение отдается именно этому методу исследования в предоперационном периоде, по сравнению с открытой биопсией, из-за малой инвазивности [Пташников Д.А., Усиков В.Д., Магомедов2004, Weinstein J.N. 1991]. Но и ее рекомендуется использовать только в последнюю очередь для решения вопроса о тактике лечения животного, а не с целью быстрого получения данных о клеточном составе опухоли [Levine A.M. 1997].
При определении направления диагностического поиска необходимо учитывать, что на фоне развития нестабильности позвоночного столба и неврологического дефицита время обследования пациентов ограниченно. Поэтому если ведущим клиническим проявлением является вертебральный синдром (боль и статико-динамические расстройства), а неврологические проявления незначительны, рекомендуется полноценное обследование животного с целью верификации опухоли и оценки его соматического состояния. У пациентов с тяжелыми неврологическими нарушениями успех лечения зависит от своевременности декомпрессивной операции, поэтому их обследование ограничивается определением объема вмешательств и профилактики осложнений [ Weinstein J.N. 1991].
Лечение опухолей позвоночника
Основными задачами лечения являются восстановление утраченных функций позвоночного столба, а именно его опороспособности и регресс неврологической симптоматики. При этом следует признать, что возможности консервативной терапии при развившейся нестабильности позвоночника весьма ограниченны.
Единственным широко доступным способом лечения является «лекарственная» декомпрессия, основанная на проведении противоотечной терапии, улучшении реологии крови и микроциркуляции. Для базисной терапии используются глюкокортикоиды (в частности дексаметазон) как высокими дозами препарата (100 мг первоначально и затем по 24 мг каждые 6 часов в течение 4-х дней), так и низкими (по 4 мг каждые 6 часов на протяжении 4–6 дней) с постепенным снижением дозы до 8 и 4 мг в сутки постоянно.
На этом фоне в качестве вспомогательной терапии применяют осмотические диуретики и салуретики; препараты, улучшающие реологические свойства крови, микроциркуляцию и кровоток; антиоксиданты и нестероидные противовоспалительные препараты в стандартных схемах. Однако, учитывая множественные побочные эффекты и осложнения глюкокортикоидной терапии, они не могут использоваться длительное время. Причем риск осложнений резко увеличивается после 3-х недель терапии этими препаратами. В настоящее время дексаметазон при компрессии спинного мозга у пациентов с опухолью позвоночника рекомендуется для стабилизации неврологического статуса больного животного на период диагностики причины заболевания в предоперационном периоде или в комбинации с лучевой или химиотерапией для ранней декомпрессии невральных образований [Levine A.M. 1997].
Учитывая многогранность рассматриваемой проблемы, формирование тактики хирургического лечения пациентов с первичными и метастатическими опухолями позвоночника, ее сочетания с лучевой и лекарственной терапией должно охватывать ключевые ортопедические, нейрохирургические и онкологические аспекты, в основе которых лежит восстановление функции позвоночника, декомпрессия спинного мозга и резекция опухоли.
В лечении доброкачественных опухолей хирургический метод общепризнанно является ведущим [Воронович И.Р. 2000]. Такой распространенный объем вмешательства, как удаление опухоли по частям или кюретаж, сопровождается рецидивом процесса в большинстве случаев. Только в результате радикальной резекции опухоли с корпор- или спондилэктомией (удаление тела или всего позвонка блоком) рецидива неопластического процесса можно избежать, что позволяет настоятельно рекомендовать эти операции у этой категории пациентов.
У животных со злокачественными опухолями позвоночника хирургический метод является ведущим в лечении новообразований, не чувствительных к комбинированной терапии. При этом успех прямо пропорционален своевременности выполнения радикальной операции [Ардашев И.П., Tomita K.– 1997].
У пациентов с первично-злокачественными новообразованиями реконструктивно-стабилизирующие вмешательства носят радикальный характер только при одномоментной резекции опухоли со спондилэктомией, где отмечены единичные случаи рецидивов. Следует сказать, что выполнение данного объема вмешательства в два этапа даже при удалении опухоли на первом существенно повышает риск рецидива. В остальных случаях операции имеют исключительно паллиативный характер и часто сопровождаются рецидивом заболевания.
Таким образом, главными составляющими тактики хирургического лечения животных с первичными опухолями позвоночника должны быть ранняя диагностика новообразования, определение его гистологической принадлежности до начала лечения и радикальная резекция опухоли. В противном случае операции являются лишь частью паллиативной помощи пациентам.
Совершенно другая тактика лечения животных с метастатическими опухолями позвоночника. Характерные общие черты развития процесса на позвоночнике, паллиативные цели вмешательств и необходимость их сочетания с комбинированной терапией позволяют рассмотреть эту группу в едином аспекте. Учитывая особенности этих пациентов перед началом лечения, необходимо определить целесообразность операции, показания к ней, сроки, объем, сочетание с лучевой и лекарственной терапией.
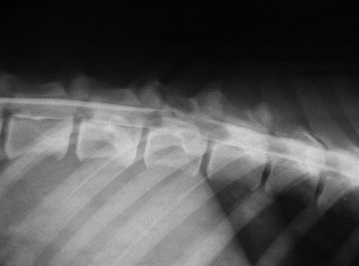
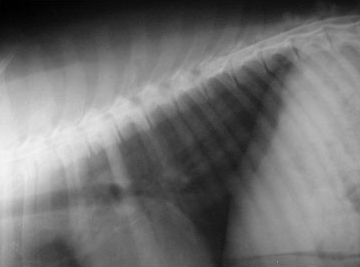 Разрушение 6-8 грудного позвонка у овчарки. Нарушение прохождения контраста.
Разрушение 6-8 грудного позвонка у овчарки. Нарушение прохождения контраста.
Показаниями к оперативному лечению пациентов с метастатическими опухолями позвоночника являются: интенсивный болевой синдром, резистентный консервативным способам лечения; прогрессирующие неврологические нарушения; резистентность опухоли к лучевой и лекарственной терапии; грубая нестабильность позвоночника или значительное разрушение его костной структуры.
Учитывая травматичность оперативного вмешательства и связанные с ним риски, оно должно выполняться только в том случае, если сможет существенно улучшить качество жизни животного, а не подвергнет его новым страданиям.
Отбор пациентов с метастатическими опухолями для оперативного лечения зависит от вида опухоли, распространенности процесса, возраста и их соматического статуса. Для планирования объема вмешательства необходимо учитывать такой субъективный фактор, как прогноз для жизни пациентов. Для его оценки важно выявить наличие метастазов в позвоночнике и другой локализации, особенно в жизненно важных органах (головной мозг, печень, легкие) и возможность их удаления; гистологический вид опухоли и степень выраженности неврологических осложнений со стороны спинного мозга.
 На сегодняшний день современные хирургические технологии позволяют эффективно оказать помощь больному животному в независимости от уровня и тяжести поражения позвоночника. При этом основными составляющими вмешательств у пациентов с нестабильными патологическими переломами являются декомпрессия спинного мозга и стабилизация позвоночника.
На сегодняшний день современные хирургические технологии позволяют эффективно оказать помощь больному животному в независимости от уровня и тяжести поражения позвоночника. При этом основными составляющими вмешательств у пациентов с нестабильными патологическими переломами являются декомпрессия спинного мозга и стабилизация позвоночника.
Эффективность декомпрессии спинного мозга зависит от ее своевременности, тяжести неврологических расстройств и продолжительности компрессии.
Наиболее полный регресс неврологической симптоматики отмечается при выполнении вмешательства в течение первых 3–4 недель с момента появления первых признаков сдавления.
Так как компрессия именно вентральных отделов спинного мозга имеет наиболее тяжелые последствия (из-за развития двигательных расстройств), основной задачей является устранение именно этого фактора. Поэтому наилучшие результаты достигаются при вентральной декомпрессии из вентрального доступа и «циркулярной» – из дорсального. Ранее распространенная изолированная ламинэктомия зарекомендовала себя как порочная методика у данной категории пациентов. Ее эффективность в ближайшем послеоперационном периоде характеризуется улучшением симптоматики у половины пациентов.
Хирургическая стабилизация позвоночника рекомендуется, если коллапс позвонка превышает 50% его высоты, при поражении более 50% позвонка, резорбции ножки дуги или вовлечении всех дорсальных элементов. Если после резекции позвонка образуется дефект, превышающий размеры половины его тела, или удаляется часть дуги вместе с суставными отростками, то выполнение пластики дефекта и стабилизирующая операция должны являться неотъемлемой частью хирургического вмешательства [ Пташников Д.А., Усиков В.Д. – 2005]. Применение дополнительной внутренней фиксации при помощи металлических имплантатов значительно улучшает результаты лечения и сокращает сроки реабилитации за счет первичной стабилизации позвоночника в раннем послеоперационном периоде.
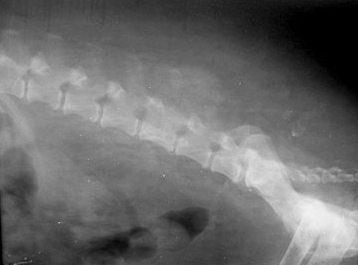
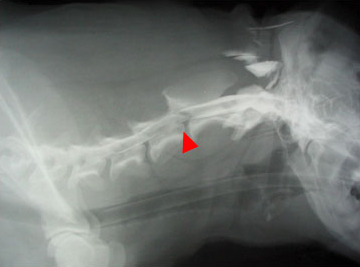 Разрушение 5-6 поясничного позвонка. 5 степень неврологических расстройств. (слева)
Разрушение 5-6 поясничного позвонка. 5 степень неврологических расстройств. (слева)
Метастаз опухоли молочной железы. (справа)
Неотъемлемой частью обеспечения надежной стабильности позвоночного столба является замещение обширных дефектов позвоночника, образовывавшихся в результате удаления опухоли и резекции позвонков.
В качестве пластического материала наиболее часто используется костный цемент. После операций восстановление гомеостаза организма происходит за 3-4 недели, в некоторых случаях восстановление происходит в более короткие сроки, что позволяет начинать химиотерапию уже через 2–3 недели после вмешательства, даже несмотря на не совсем благоприятный соматический статус.
Результатом своевременного и рационального оперативного лечения является стойкий полный или частичный регресс болевой и неврологической симптоматики у большинства животных.
Таким образом, рациональное хирургическое лечение позволяет быстро и эффективно оказать помощь пациентам с нестабильными патологическими переломами позвоночника на фоне опухолевого процесса и позволить начать своевременное противоопухолевое лечение.


 Ганглиоглиома у собаки породы мопс.
Ганглиоглиома у собаки породы мопс. Микроскопическое изучение спинного мозга показало, что структурные изменения, наступающие в нем даже при выраженном сдавлении экстрамедуллярной опухолью, обратимы. В стадии половинного сдавления спинного мозга с клиническими проявлениями синдрома Броун - Секара морфологические изменения в спинном мозге сводятся лишь к обратимым функционально-динамическим нарушениям кровообращения, а изменения в проводящих путях - к легкому уменьшению миелина по периферии вентральных и боковых столбов. При дальнейшем сдавленнн поперечника спинного мозга, в стадии полного паралича, возникают более заметные структурные изменения. Интрамедуллярная опухоль длительное время только сдавливает и истончает окружающее белое вещество, не вызывая его разрушения. При этих опухолях очень важно уточнение ее характера, расположения, степени сдавления спинного мозга и блокады субарахноидального пространства. Если при экстрамедуллярных доброкачественных опухолях удаление их показано во всех стадиях заболевания, как только установлен диагноз, то при интрамедуллярных опухолях, не выходящих за пределы спинного мозга, операция показана только в стадии резко выраженных нарушений функций спинного мозга. Объясняется это тем, что успех такого вмешательства достигается в относительно редких случаях, а показания к декомпрессии возникают только при развитии частичного или полного ликворного блока.
Микроскопическое изучение спинного мозга показало, что структурные изменения, наступающие в нем даже при выраженном сдавлении экстрамедуллярной опухолью, обратимы. В стадии половинного сдавления спинного мозга с клиническими проявлениями синдрома Броун - Секара морфологические изменения в спинном мозге сводятся лишь к обратимым функционально-динамическим нарушениям кровообращения, а изменения в проводящих путях - к легкому уменьшению миелина по периферии вентральных и боковых столбов. При дальнейшем сдавленнн поперечника спинного мозга, в стадии полного паралича, возникают более заметные структурные изменения. Интрамедуллярная опухоль длительное время только сдавливает и истончает окружающее белое вещество, не вызывая его разрушения. При этих опухолях очень важно уточнение ее характера, расположения, степени сдавления спинного мозга и блокады субарахноидального пространства. Если при экстрамедуллярных доброкачественных опухолях удаление их показано во всех стадиях заболевания, как только установлен диагноз, то при интрамедуллярных опухолях, не выходящих за пределы спинного мозга, операция показана только в стадии резко выраженных нарушений функций спинного мозга. Объясняется это тем, что успех такого вмешательства достигается в относительно редких случаях, а показания к декомпрессии возникают только при развитии частичного или полного ликворного блока. Разрушение 6-8 грудного позвонка у овчарки. Нарушение прохождения контраста.
Разрушение 6-8 грудного позвонка у овчарки. Нарушение прохождения контраста.
 На сегодняшний день современные хирургические технологии позволяют эффективно оказать помощь больному животному в независимости от уровня и тяжести поражения позвоночника. При этом основными составляющими вмешательств у пациентов с нестабильными патологическими переломами являются декомпрессия спинного мозга и стабилизация позвоночника.
На сегодняшний день современные хирургические технологии позволяют эффективно оказать помощь больному животному в независимости от уровня и тяжести поражения позвоночника. При этом основными составляющими вмешательств у пациентов с нестабильными патологическими переломами являются декомпрессия спинного мозга и стабилизация позвоночника.
 Разрушение 5-6 поясничного позвонка. 5 степень неврологических расстройств. (слева)
Разрушение 5-6 поясничного позвонка. 5 степень неврологических расстройств. (слева)